I. 서 론
1. 연구의 배경 및 목적
II. 연구 방법
1. 사례 선정 기준 및 근거
2. 자료 수집 및 분석 방법
III. 이론적 배경
1. Aging in Place와 Aging in Community의 개념적 접근
2. Aging In Community (AIC) 정책의 평가 요소
IV. 국가별 비교분석
1. 영국
2. 덴마크
3. 일본
4. 3개국 정책의 종합 비교 및 시사점
V. 결론 및 제언
I. 서 론
1. 연구의 배경 및 목적
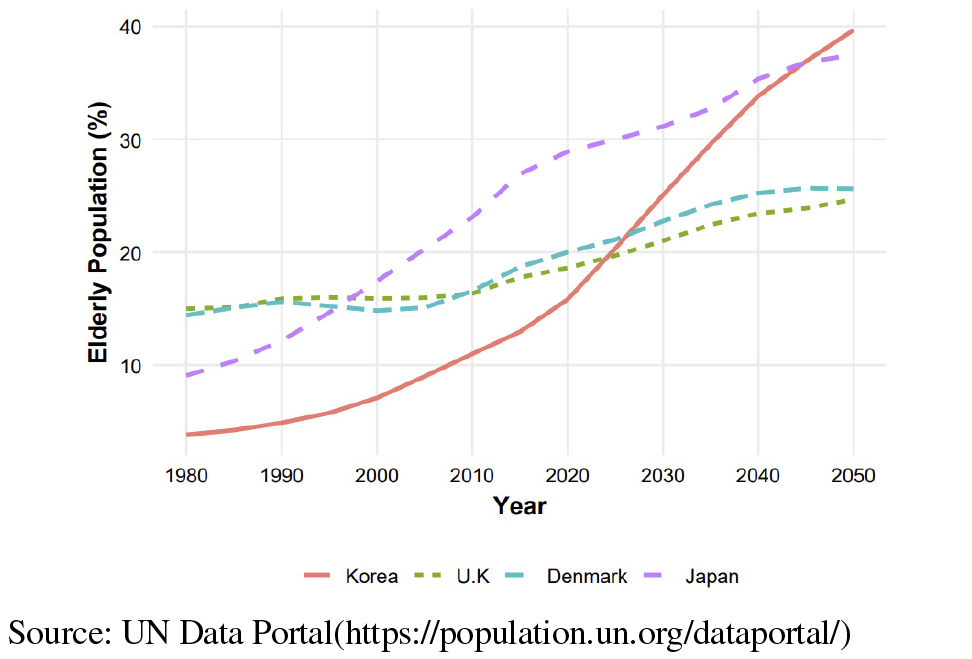
2025년 한국의 65세 이상 고령 인구는 전체 인구의 20%를 넘어서며 초고령사회에 진입하였다. 고령화의 속도는 세계적으로도 가장 빨라 2050년경 인구의 40.1%까지 증가하여, 한국은 인구의 절반 가까이가 고령 인구로 구성된 사회를 맞이하게 될 것으로 전망된다(Statistics Korea, 2023).
인구의 고령화 현상은 우리나라만의 문제가 아니다. 오히려 한국은 고령화 현상을 비교적 늦게 주목하기 시작했다. 서구권에서는 이미 1970년대 이전부터 고령화에 주목하기 시작했으며, 이러한 흐름은 1982년 오스트리아 빈에서 열린 제1차 세계고령화회의(The First World Assembly on Ageing)를 통해 범세계적인 의제로 확산되었다. 국제적 움직임에 발맞춰, 유럽연합(EU)은 공동체 차원의 고령자 행동 계획을 제시하며 공동 대응의 기틀을 마련했다. 한편, 1970년에 이미 고령화 사회에 진입한 일본은 1989년 골든 플랜(ゴールドプラン)으로 불리는 고령자 보건 복지 추진 10개년 전략(高齢者保健福祉推進十か年戦略)을 발표하며 체계적인 중장기 종합 계획을 수립했다.
인구의 고령화는 단순히 개인의 노화 문제에 그치지 않고, 국가와 사회 구조 전반에 많은 과제를 제기한다. OECD(2021)는 고령화로 인해 향후 수십 년간 보건 및 장기요양에 대한 공공 지출이 GDP에서 차지하는 비중에서 크게 증가할 것이라고 경고한 바 있다. 특히 전통적인 시설 중심의 돌봄 방식은 막대한 인프라와 24시간 인력 유지비로 인해 재정 부담을 더욱 가중시키는 고비용 구조이다.
더 큰 문제는 이러한 고비용 구조가 정작 당사자인 고령자의 보편적 욕구와는 상반된다는 점이다. 실제로 2023년도 한국의 노인실태조사 보고서에 따르면, 고령자의 87.2%가 연령이 증가하더라도 현재의 집과 지역사회에 계속 머물기를 희망하는 것으로 나타났다(Kang et al., 2023).
이러한 배경에서 일찍 고령사회를 경험한 유럽과 일본 등에서는 Aging in Place 혹은 Aging in Community라는 개념을 중심으로 고령자들이 기존에 살고 있었던 집과 지역사회 내에서 살아갈 수 있도록 지원하는 정책을 추진해 왔다. 대표적으로 덴마크의 경우 1980년대 후반부터 전통적인 요양원 형태의 신규 건설을 중단하였으며, 영국은 1990년 「National Health Service and Community Care Act」을 제정하여 고령자들이 시설 입소 대신 가능한 한 고령자가 지역사회 내에서 거주 및 돌봄을 받을 수 있도록 정책의 방향을 전환했다.
최근 한국에서도 고령자의 지역사회 내 지속 거주에 대한 관심이 높아지면서 이를 제도적으로 뒷받침하려는 정책적 노력이 이루어지고 있다. 2018년 보건복지부는 ‘지역사회 통합 돌봄 기본계획’을 발표하여 정책의 기반을 마련했다. 이후 2023년에는 「노인복지법」 개정을 통해 지방자치단체 단위로 ‘고령친화도시’를 지정하고, 각 지역의 상황에 맞는 세부 사업을 추진할 수 있도록 하였다. 2018년부터 시범적 시행된 지역사회 통합 돌봄 사업은 2024년 「의료요양 등 지역 돌봄의 통합지원에 관한 법률」(이하, 돌봄통합지원법)로 제정되어 전국적으로 확대 시행될 예정이다.
그러나 이러한 제도적 진전에도 불구하고, 한국의 전례 없이 빠른 고령화 속도에 비해 지역사회 내에서 이들을 맞이하려는 준비는 매우 미비한 실정이다. 지역사회 통합 돌봄 사업에서는 한정된 재원 아래서 어떤 대상자를 우선적으로 서비스를 제공해야 하는지 그 기준이 명확하지 않다는 한계를 가진다. 인력 구조에 있어서도 2022년 기준 통합 돌봄 창구에서는 총 889명이 근무하고 있으나 이 중 오직 약 50%만이 전담 인력이다(Yoo & Park, 2022). 또한 국토교통부의 물리적 시설 공급과 보건복지부의 돌봄・의료 서비스가 분절적으로 운영되는 정책적 단절 문제는 꾸준히 지적되고 있다(Ko et al., 2021).
이러한 한국의 문제를 파악하고 해결하기 위해 해외 사례를 분석하려는 연구는 꾸준히 이루어져 왔다. 다수의 선행연구는 특정 국가의 정책 변화 과정(Kong, 2015; Rostgaard, 2020)이나 특정 사례(Kim, 2024)를 심층적으로 분석하는 데 초점을 맞추어 왔다. 국가 간 비교 연구의 경우에도, 장기요양서비스(Lee, 2015)나 주거 보장 정책(Park et al., 2017) 등 AIC를 구성하는 특정 하위 요소에 한정하여 비교하는 경향을 보였다. 고령자와 관련된 정책은 복합적 요소가 요구됨에도 불구하고, 다차원적 구성 요소를 분석 틀로 설정하여 국가 간 정책을 비교한 연구는 다소 부족한 실정이다.
이에 본 연구는 일찍 고령사회를 경험하고 대응을 선도해 온 영국, 덴마크, 일본의 Aging in Community와 관련한 정책을 비교・분석하고자 한다. 특히 고령자의 지역사회 계속 거주를 가능하게 하는 제도적 기반, 물리적 환경, 서비스 연계 등 핵심 요인을 통합적・다차원적 관점에서 비교・분석함으로써 한국의 Aging in Community 실현을 위한 시사점을 도출한다는 점에서 본 연구의 차별성이 있다.
II. 연구 방법
1. 사례 선정 기준 및 근거
본 연구에서는 Aging in Community 정책 비교를 위해 영국, 덴마크, 일본을 사례 국가로 선정하였다. 선정된 3개국 모두 한국보다 앞서 고령사회를 경험하고 이에 대응해 왔으며, 이를 통해 시사점을 제시할 수 있을 것으로 판단하였다<Figure 1>.
특히 위 세 국가는 Bourne(1981)의 국가별 주거 정책 유형화 기준을 적용해 볼 때 서로 다른 접근 방식을 보여준다는 점에서 비교 연구의 의의를 더한다.1) 그의 분류에 따르면, 주택 공급을 민간 시장의 논리에 의존하는 자유방임주의형(Laissez-faire), 자유 시장 경제를 기본으로 하면서도, 정부가 적극적으로 개입하는 신보수주의(Liberal Interventionalist), 그리고 공공이 주택을 통제하고 보편적 복지를 지향하는 사회민주주의형(Social Democratic)으로 구분된다<Table 1>.
이러한 분류에 따르면, 영국은 민간을 존중하면서도 국가가 선별적으로 개입하는 신보수주의의 특성을 보인다. 반면 덴마크는 보편적 복지 제공과 국가의 적극적 역할을 강조하는 사회민주주의로 분류된다. 일본의 경우 Bourne의 분류 체계에 명시되지는 않았으나, 민간을 중심으로 하되 공공의 역할을 강조하는 혼합적 특징을 보인다는 점에서 신보수주의 모델과 사회민주주의 모델의 중간적 성격을 띠는 것으로 사료된다. 또한 일본은 한국과 동일한 동아시아 문화권에 속하여 국내에 많은 시사점을 제공할 수 있다는 점에서 본 연구의 대상으로 선정하였다.
결과적으로 선정된 3개국은 고령화 경험의 선행성이라는 공통점을 바탕으로 하되, 주거 정책 유형과 사회문화적 배경에서 각각 다른 특성을 보여준다. 이러한 구성은 Aging in Community 정책의 다차원적 분석을 가능하게 하며 한국에 다양한 시사점을 도출할 수 있는 분석적 틀을 제공한다.
Table 1.
Bourne‘s National Typology
Source: Bourne(1981), The Geography of Housing. p.236. Table 11.1
2. 자료 수집 및 분석 방법
본 연구에서는 정부 및 지방자치단체가 발간한 정책 문서, 관련 법령, 연구 보고서를 주요 자료원으로 활용하였다. 이와 함께 학술 논문 등을 보완적으로 활용하여 분석의 객관성과 포괄성을 확보하고자 하였다.
자료 수집 과정에서는 시의성과 신뢰성을 동시에 고려하였다. 정책의 최신 동향을 반영하기 위해 2015년 이후 발간된 자료를 우선적으로 활용하되, 제도의 발전 과정을 파악하기 위해 주요 법령의 제정 시점부터 포괄적으로 검토하였다.
수집된 자료는 다음과 같은 단계적 분석 과정을 거쳐 처리하였다. 첫째, Aging in Community 정책을 6개의 분석 항목(법적 기반 및 정책, 재정 및 본인 부담, 생활권의 범위 및 물리적 요소, 지역사회 내 사회적 서비스, 주택 공급 및 보수, 인력 양성 및 구성)으로 체계화하여 비교 분석의 틀을 구성하였다. 둘째 각 분석 차원별로 국가별 정책 내용을 추출하고 분류하는 주제별 내용 분석을 실시하였다. 셋째, 국가 간 비교 분석을 통해 정책 접근 방식의 유사점과 차이점을 도출하고 각국의 정책적 특성을 체계적으로 정리하였다.
III. 이론적 배경
1. Aging in Place와 Aging in Community의 개념적 접근
Aging in Place(AIP)란, 통상적으로 나이가 들어감에도 자신의 집이나 지역사회에 머무르는 것을 의미한다. AIP가 처음 문헌에서 언급되기 시작한 것은 1970년대부터였으며, 1980년대와 1990년대를 거치며 거주자가 거주 환경에 쌓아온 경험에 기반한 유대감에 뿌리를 두며 발전해 왔다(Rogers et al., 2020).
전 세계적으로 인구의 고령화가 사회・정책적 과제로 부상함에 따라, AIP는 이를 해결하기 위한 핵심 전략으로 논의되고 있다. 이러한 관심은 노년학, 사회학, 의학, 건축학 등 다양한 학문 분야의 관심을 촉진하였다. 각 분야는 고유의 관점으로 AIP를 해석하고 정의하고, 시대에 따라 계속해서 진화해 왔다. 이와 같은 개념의 다의성은 AIP의 담론을 풍부하게 만들었으나, 한편으로는 연구자, 정책 입안자, 서비스 제공자 등 여러 이해관계자 사이의 합의된 이해를 형성하는 데 어려움을 야기하는 요인으로 작용한다(Pani-Harreman et al., 2021).
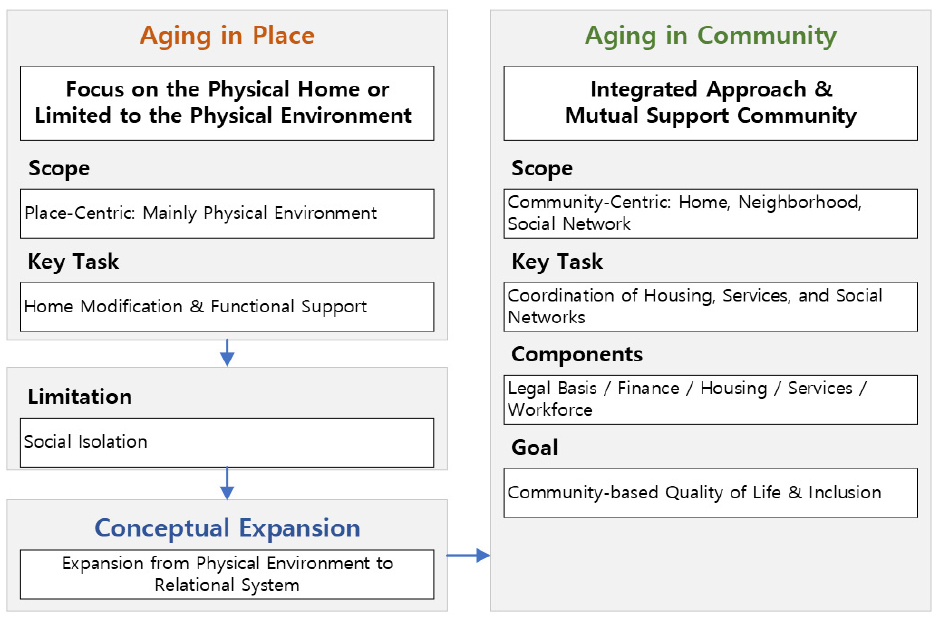
AIP의 다의성에 대해서 주요 담론 중 하나는 Place(장소), 즉 고령자가 살아왔고, 지속적으로 살아갈 장소이다. 장소는 연구자에 따라 고령자의 집에 한정되기도 한다. 그러나 AIP 담론에서 장소의 범위를 집 내부로 한정한다면 고령자의 주거 욕구를 충족할 수 없다. 고령자의 신체 기능이 저하될 경우, 적절한 지원과 개조가 없는 집은 더 이상 안식처가 아닌 과도한 가사 노동과 위험이 도사리는 감옥이 될 수 있으며(Vanleerberghe et al., 2017), 집 외부의 물리적 장벽, 고립감, 두려움 등은 자신의 집에서 계속 머물고자 하는 의지를 저해하는 부정적 요인으로 작용한다(Pani-Harreman et al., 2021).
더욱이, 고령자와 지역사회의 연결은 성공적인 노화를 위한핵심적 요소이다. 이들에게 장소란 단순히 물리적 거주지를 넘어, 이웃과의 관계를 통해 형성되는 사회적 유대감과 소속감을 의미한다. 선행 연구(Iecovich, 2014; Wiles et al., 2011)에 따르면 고령자들은 물리적인 집과 사회적 관계가 형성되는 지역사회를 명확히 구분하며, 자신의 정체성과 소속감은 후자에 더 깊이 뿌리내리고 있다고 인식하는 경향을 보인다.
이러한 한계 속에서, 최근 연구들은 장소의 개념을 이웃과 더 넓은 지역사회로 확장하고 있다. 미국의 노년학자 Thomas and Blanchard(2009)는 앞서 언급된 AIP의 한계를 지적하며, 고령자와 지역사회 간의 관계적 개념을 추가한 Aging in Community(AIC)를 제안한다. 이들은 AIC를 “사람들의 힘을 모아 상호지지적 이웃 공동체를 구축함으로써, 고령자가 집에 머무르면서도 지역사회의 온전한 구성원으로서 삶의 질을 향상시키는 것”으로 정의하고 있다. 즉, AIC는 고령자의 주거 공간에서 시작하여 사회적 관계망을 지역사회에 유지하고 강화하는 데 초점을 둔다<Figure 2>.
이와 같은 AIC의 개념은 세계보건기구(WHO)가 제안한 Age-Friendly Cities and Communities(AFCC)의 개념과 맞닿아 있다. WHO(2007)는 고령친화도시를 “건강, 참여, 안전의 기회를 최적화하여 삶의 질을 향상시키도록 도시의 구조와 서비스를 조정하는 곳”이라고 정의하고, 8개 영역(외부 공간과 건물, 교통, 주거, 사회 참여, 존중과 사회적 포용, 의사소통과 정보, 지역사회 지원 및 건강 서비스)에서 가이드라인을 제시하였다. 이는 AIC가 추구하는 바를 정책적으로 구현하기 위한 구체적인 실행 틀을 제공하는 것으로, 주거 환경뿐만 아니라 사회적・물리적 환경 전반을 포괄하여 노인이 지역사회의 완전한 구성원으로 살아갈 수 있도록 지원하는 것을 목표로 한 것이다.
AIC와 AFCC는 모두 고령자를 지역사회의 능동적 구성원으로 인식하며, 물리적 환경과 사회적 관계망의 통합적 접근을 강조한다는 공통점을 갖는다. 특히 WHO가 제시한 “세대 간 연대와 지역사회 내 연대 강화”는 AIC의 “상호지지적 이웃 공동체 구축”과 같은 맥락에서 이해될 수 있다.
2. Aging In Community (AIC) 정책의 평가 요소
이와 같은 AIC와 AFCC 개념의 이론적 연결성에도 불구하고, 실제 국가별 AIC와 연관된 정책에서는 각국의 정치, 경제, 사회문화적 맥락에 따라 상이한 접근법이 나타나고 있다. 특히 서구 복지국가 모델을 기반으로 한 영국과 덴마크의 경우, 신보수주의 모델과 사회민주주의 모델이라는 서로 다른 복지 체계의 특성을 보인다. 한편, 일본은 서구와는 다른 사회・문화적 배경을 바탕으로 하고 있어 위 세 국가는 AIC 개념의 구현 과정에서 각각 다른 정책 방향성이 나타날 가능성이 있다.
이처럼 다양한 국가별 정책을 비교・평가하기 위해서는 체계적이고 다차원적인 분석 틀이 요구된다. 본 연구에서는 국제적으로 가장 널리 통용되는 WHO의 ‘고령친화도시 가이드(Global Age-Friendly Cities:A Guide)’에서 제시하는 8대 영역인 외부 공간과 건물, 교통, 주거, 사회 참여, 존중과 사회적 포용, 의사소통과 정보, 시민 참여와 고용, 지역사회 지원 및 건강 서비스를 평가의 핵심 기반으로 삼았다.
WHO의 고령친화도시 가이드는 여러 국가 및 기관에서 각국의 실정에 맞게 적용 및 발전되어 왔다. 미국 계획 학회(American Planning Association, APA)에서 발표한 Aging in Community Policy Guide(2014)에서는 도시 계획적 관점에서 AIC 정책 가이드를 제시하여 물리적 환경 구성의 중요성을 강조하였다. APA는 주택, 교통, 토지 사용 및 구획 등 도시 계획의 전문적인 도구를 활용하여 AIC를 구현하는 정책 방향을 제안하였는데, 특히 고령자들이 고립되지 않고, 다양한 세대와 어우러져 살아갈 수 있도록 복합 용도의 연결된 근린 환경 조성을 핵심 과제로 제시하였다.
캐나다의 공중보건청(Public Health Agency of Canada, PHAC)은 2015년 Age Friendly Communities Evaluation Guide(2015)를 발간했다. 보고서에서는 WHO의 8가지 영역을 바탕으로, 43개의 세부 평가 항목을 제시하였다. 이는 추상적인 정책 목표를 측정 가능한 지표로 전환하여, 실질적인 효과를 객관적으로 검증할 수 있다는 점에서 의의가 있다.
미국 은퇴자협회(American Association of Retired Persons, AARP)는 2017년 AARP Network of Age-Friendly States and Communities를 발표하고 커뮤니티가 고령친화 정책을 실질적으로 이행하도록 절차적 프레임워크를 강조한다. AARP는 커뮤니티 네트워크 가입 조건으로 공적인 서약, 관계자 참여, 기초 평가, 행동계획 수립, 성과지표 설정, 지속적 개선 과정 확립 등 5년 주기의 실행 및 평가 사이클을 요구함으로써, AIC 개념을 실천적이고 지속 가능한 과정으로 관리하는 데 중점을 둔다.
앞서 살펴본 바와 같이, 기관들은 WHO의 8대 영역을 각자의 목적에 맞게 구체화하고 있다. 하지만 WHO의 8대 영역은 AIC를 구성하는 항목에 가까워, 정책의 구조와 실행 과정을 체계적으로 평가하기에는 다소 평면적인 구성이다.
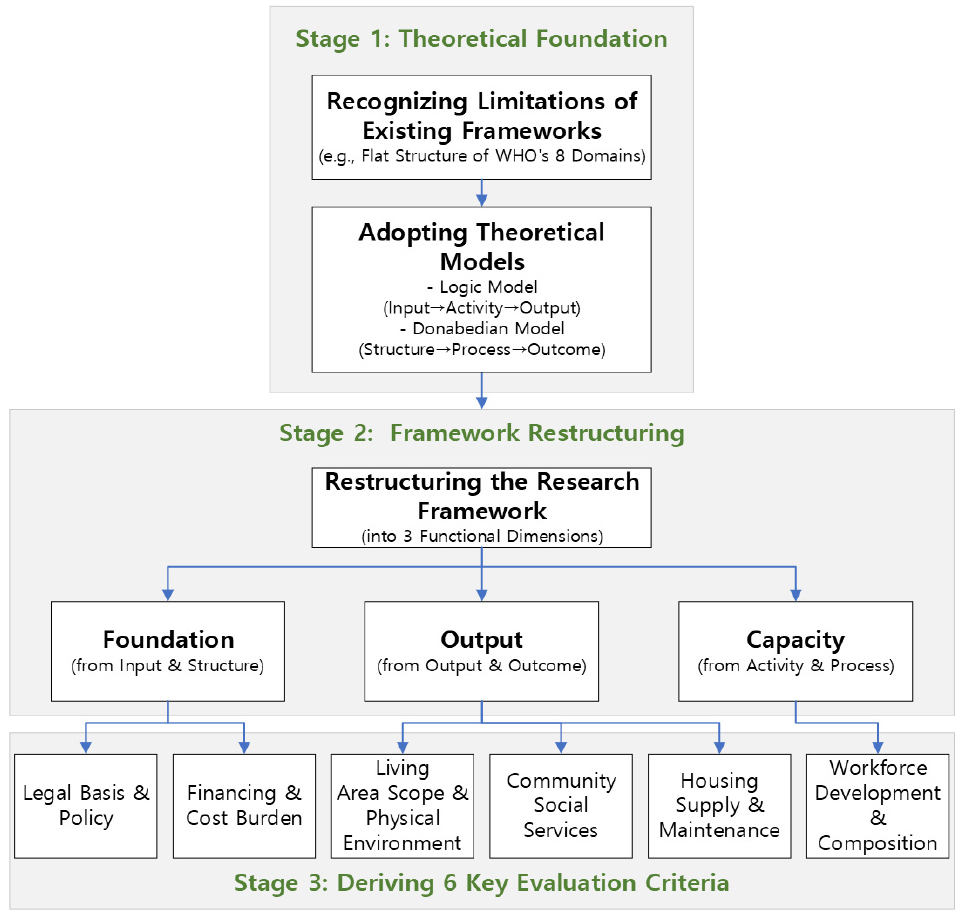
따라서 본 연구는 정책 평가의 실효성을 높이고자, 정책 및 프로그램 평가에서 널리 활용되는 로직 모델(Logic Model)과2) 도나베디안(Donabedian)모델의3) 관점을 차용하여 분석 틀을 재구조화하였다. 두 모델은 공통적으로 정책의 전제 조건에서 출발하여, 실행 과정 그리고 구체적인 결과물로 이어지는 논리적 흐름을 강조한다. 이러한 논의에 기반하여, 본 연구는 AIC 정책을 기반, 산출, 역량이라는 세 가지 차원으로 재분류하고, 이를 바탕으로 6가지 분석 항목을 도출했다<Table 2>.
Table 2.
Evaluation Criteria and Source References for Aging-in-Community Policy Assessment
먼저 정책의 기반은 AIC정책이 성공적으로 수립되고 지속되기 위한 거시적 전제 조건으로, 이는 로직 모델의 투입(Input)과 도나베디안 모델의 구조(Structure)의 개념을 차용하였다. 본 연구에서는 8대 영역 전반에 영향을 미치는 법적 기반 및 정책과 재정 및 본인 부담이 해당된다.
산출은 고령자의 삶에 직접적인 영향을 미치는 결과물로, 로직 모델의 산출(Output) 및 도나베디안 모델의 결과(Outcome)에 해당된다. 6개의 분석 항목 중 생활권의 범위 및 물리적 요소, 지역사회 내 사회적 서비스, 주택 공급 및 보수를 포함한다.
마지막으로, 역량은 정책을 효과적으로 전달하고 유지하기 위한 인적 인프라로, 로직 모델의 활동(Activities)과 도나베디안 모델의 과정(Process) 개념에 대응된다. 본 연구에서는 이에 해당하는 항목으로 인력 양성 및 구성을 설정하였다. 이러한 재구성 방식은 단순히 지표를 나열하는 것을 넘어, 정책의 전제 조건부터 구체적인 결과물, 그리고 이를 실행 역량까지 체계적으로 분석할 수 있는 입체적인 틀을 제공한다<Figure 3>.
본 연구가 제안하는 6가지 분석 항목은 2026년 한국에서 시행 예정인 돌봄통합지원법의 현행을 파악하고 향후 과제를 도출하는 데 있어 유효하게 활용될 수 있다. 돌봄통합지원법은 한국의 법적 기반을 마련하고, 지역 내 사회적 서비스의 통합 제공을 명시했다는 점에서 중요한 진전을 이루었으나, 재정과 재원의 문제 등은 구체적으로 다루지 못하였다(Seo, 2025).
이러한 입법 현황과 과제들은 본 연구의 연구 질문이 갖는 시의성을 뒷받침한다. 이에 한국의 첫 법제화 시점에 맞추어, 3개국의 정책 경험을 6가지 통합 틀로 비교 분석하였다. 이를 통해 정책의 전제 조건, 결과물, 그리고 이를 뒷받침하는 실행 역량까지 체계적으로 분석할 수 있는 입체적 틀을 제공하고자 한다.
IV. 국가별 비교분석
1. 영국
1) 법적 기반 및 정책
영국 AIC 정책은 중앙정부가 법적・제도적 기반을 제시하고 지방정부가 구체적인 실행 책임을 지는 중앙정부 주도의 분권화 모델을 특징으로 한다. 이러한 기조는 1950~60년대의 탈시설화 운동에서 출발하여, 1970년 「Local Authority Social Services Act」 제정으로, 현대적인 커뮤니티케어 정책이 실현되었다(Kong, 2015). 이를 통해 각 지방정부의 사회서비스부(Social Services Department, SSD)가 고령자에게 재가 서비스를 제공할 법적 책임을 지며 실질적 실행 주체로 자리 잡았다.
이후 1990년 「National Health Service and Community Care Act」의 제정은 시설에서 지역사회 중심으로의 전환을 가속했으며, 1999년 「Health Act」를 통해 재정 통합이 이루어져 보건의료와 사회 서비스의 통합 공급 시스템이 구축되었다(No & Kang, 2022). 2012년 「Health and Social Care Act」를 거쳐 2014년 「Care Act」를 통해 실질적으로 제도화되었는데, 특히 지방정부의 책임을 단순한 서비스 제공을 넘어, 개인의 웰빙 증진과 예방을 중심으로 규정하였다(Care Act 2014 c. 23. Section 1). 이는 중앙정부가 국가적 차원의 큰 틀과 철학을 법제화하고, 각 지방정부는 지역 특성에 맞는 통합적 돌봄 계획을 수립 및 실행하는 역할을 분담한 영국 모델의 핵심을 보여준다.
2) 재정 및 본인 부담
영국은 자산 심사를 통해 공공 재원을 저소득 및 취약계층에 집중하는 선별주의적 특징을 보인다. 돌봄 서비스 비용은 이용자의 자산에 따라 결정되는데, 자산이 £23,250을 초과하면 모든 비용을 본인이 부담해야 한다. 반면 자산이 £14,250 이하인 경우에는 지방 정부가 비용을 전액 지원한다(GOV.UK, 2025).
영국인의 1인당 개인 자산의 중간값이 £157,978에 달하고, 부동산을 제외해도 £77,409라는 점을 고려한다면(Yurday, 2025), 대부분의 고령자는 공적 지원 대상에서 제외된다. 단, 재가 돌봄 이용자의 경우 거주 주택은 자산 평가에서 제외되어 AIC를 장려하는 유인으로 작용한다.
3) 생활권의 범위 및 물리적 요소
영국은 모든 세대를 대상으로 하는 평생 이웃(Lifetime Neighbourhood) 개념을 통해 지역사회의 물리적 범위를 설정하고 있다. 이는 주민이 일상에 필요한 핵심 서비스와 시설에 쉽게 접근하는 물리적・사회적 환경을 조성을 목표로 한다(Bevan & Croucher, 2011).
Lifetime Neighbourhood 의 물리적인 범위는 도보 10분 반경을 기본 단위로 한다. 이는 런던시가 제안한 The London Plan(2021)에서 10-Minute Walk Map은 주민이 최소 0.02ha 크기 녹지를 800m 도보권 내에서 사용할 수 있어야 한다고 규정한 것과 일치한다. 따라서 영국 정부가 제안한 고령자의 생활권은 도보 10-20분이라 할 수 있다.
영국의 도시계획은 고령자의 삶의 질 향상을 위한 물리적 시설을 구체적으로 명시하고 있다. The London Plan(2021)의 세부 항목인 Policy S2(health and social care facilities)에서는 고령자의 건강을 위해 일반의원, 약국, 치과 등의 1차 의료시설과 재활 및 정신건강을 제공하는 지역의료센터가 포함된다(Greater London Authority, 2021). 특히 주목할 점은 이러한 의료 기능을 기존 주거단지나 커뮤니티 센터에 통합하여 접근성을 높이는 방식을 권장한다는 것이다.
이 외에도 The London Plan(2021)에서는 고령자의 신체 기능 유지와 교류 증진을 목적으로 다양한 스포츠 및 레크레이션 시설을 제안한다. 또한 고령자의 편의를 위해 무료로 개방된 공중화장실 공급도 원칙으로 하며, 보조기구 사용자의 접근성을 고려한 화장실(Changing Places)을 별도로 지정하였다. 이러한 화장실은 도시 내 주요 거점에 배치된다. 뿐만 아니라 고령자의 사회적 고립 완화와 정서적 지지를 위한 커뮤니티・종교 시설의 중요성 및 비공식 네트워크 연계를 통한 프로그램은 고령자 친화적 지역사회 조성을 위한 핵심 요소로 제시된다.
4) 지역사회 내 사회적 서비스
영국의 지역사회 서비스는 2022년 법정 기구로 설립된 통합돌봄시스템(Integrated Care System, ICS)을 중심으로 운영된다(Health and Care Act 2022. c. 31). 이는 기존에 분절되어 있던 의료와 사회적 돌봄을 지역 단위에서 통합적으로 기획・제공하는 거버넌스 체계이다. ICS에서는 전국을 42개의 지역으로 구분하고 각 예산과 서비스를 담당하는 통합돌봄위원회(Integrated Care Board, ICB)와 실제 전략을 수립하는 통합 돌봄 파트너십(Integrated Care Partnership, ICP)이라는 두 축으로 구성된다(NHS England, n.d.).
서비스는 고령자의 필요에 따라 다층적으로 구성된다. 돌봄 인력이 가정을 방문하여 식사 준비, 청소 등 가사 지원부터 목욕, 옷 입기와 같은 신체 활동을 돕는 재가 돌봄(Home Care)이 있으며, 질병이나 부상 후 독립적인 생활 기술을 회복하도록 돕는 단기 집중 재활 및 기능 회복 서비스(Reablement Services)도 제공된다(NHS England, n.d.). 센터에서 사회 활동에 참여하고 돌봄을 받는 주간보호 서비스(Day Care Services)는 고령자의 고립을 예방하고 가족의 부담을 경감시킨다.
ICS의 가장 중요한 특징은 다학제 팀 기반의 통합적 접근이다. 일반의, 지역사회 간호사, 사회복지사, 자원봉사자 등 다양한 전문가가 협력하여 개인별 공동 돌봄 계획(Shared Care Plan)을 수립 및 검토한다(Social Care Institute for Excellence, 2022). 이러한 팀 기반 접근은 의료와 사회적 필요를 유기적으로 관리하여 서비스의 연속성과 효과성을 향상시킨다. 이처럼 영국은 재가 돌봄, 재활, 사회 활동 지원에 이르는 다양한 서비스를 연결하여, 고령자의 지역사회 내 독립적 삶을 지원한다.
5) 주택 공급 및 보수
영국은 고령자의 안전하고 자립적인 주거 환경 유지를 위해 신규 공급과 주택 개・보수 양 측면에서 포괄적인 정책을 시행하고 있다. 특히 고령자들을 대상으로 한 특정 주거 모델 부분에서는 Extra Care Housing 모델이 주목받는다. 이는 독립된 주거 공간과 24시간 돌봄・간호 서비스를 받을 수 있도록 설계된 혼합형 주택・돌봄 단지로, 입주자는 독립형 주택에 거주하되 공용식당, 응급 호출 시스템, 방문 요양 서비스 등을 통해 안전한 생활을 제공받는다(Housing LIN, 2016).
Disabled Facilities Grant(DFG) 제도는 「Housing Grants, Construction and Regeneration Act」에 근거하여 운영되며, 고령자 및 장애인이 욕실・화장실 개조, 계단 경사로・리프트설치, 출입 문턱 제거・손잡이 부착 등주택 개조를 위해 최대 £30,000까지 보조금을 지원한다. 2022년 3월 개정된 Better Care Fund Policy Framework 지침은 지방자치단체가 DFG 예산을 보다 융통성 있게 활용하여 사회・보건 서비스와의 연계를 강화하도록 명시하고 있어, 통합적 돌봄 체계 구축을 위한 기반을 마련하고 있다(Department of Health and Social Care, 2022).
6) 인력 양성 및 구성
영국의 돌봄 인력 체계는 보건사회부(Department of Health and Social Care, DHSC)와 비영리 전문 기관 Skills for Care가 공동 개발한 Care Workforce Path Way를 통해 체계적으로 구현된다. 입문자는 케어 수료증(Care Certificate)으로 기초 역량을 다지고, 국가직무자격(NVQ) 레벨 심화 과정을 통해 경력을 발전시킬 수 있다(Skills for Care, n.d.). 2024년도 기준 잉글랜드 내 성인 사회 서비스 분야 인력은 약 159만 명이며, 이 중 약 57%가 가정방문 등의 돌봄 워커, 5%가 시니어 케어 워커, 2%가 등록 간호사로 구성되어 있다(Skills for Care, 2024).
2. 덴마크
1) 법적 기반 및 정책
덴마크는 지방자치단체인 코뮨(Kommune)이 서비스 기획부터 제공까지 핵심적인 권한과 책임을 지는 지방분권 모델을 기반으로 한다(Thorgaard & Vinther, 2007). 이는 1980년대 후반 탈 시설화와 지역사회 내 독립생활 지원을 목표로 추진되었다. 2007년 지방자치단체 구조 개혁(Strukturreformen)을 통해 98개의 코뮨이 확립되고, 코뮨은 재가 돌봄, 방문간호, 예방적 재활, 주거지원 등 고령자 서비스의 법적 책임자가 되었다(Ministry of the Interior and Health, 2005).
특히 덴마크 법 제도의 두 가지 핵심은 주거의 탈시설화와 예방적 복지이다. 1997년에는 공공주택법인 「Lov om almene boliger m.v.」 개정으로 신규 고령자 주거시설의 독립된 생활공간 확보를 의무화하여 시설과 주거의 경계를 허물었다. 또한 사회서비스법 「Lov om social service」제83조 a항이 개정되면서 명시된 일상생활 재활(Hverdagsrehabilitering) 개념은 선제적 기능 회복 훈련으로 돌봄 의존도를 낮추고 자립을 극대화하려는 덴마크의 예방적 복지 철학을 명확히 보여준다.
2) 재정 및 본인 부담
덴마크의 노인 돌봄 체계는 전형적인 북유럽식 보편적 복지 모델로, 재원은 일반 조세에서 충당된다. 98개의 코뮨이 예산 계획부터 집행까지 돌봄에 대한 전권을 가지고 운영한다(Ministry of the Interior and Health, 2005).
이 체계의 가장 두드러진 특징은 돌봄과 생활을 분리하여, 개인 부담을 최소화했다는 점이다. 고령자가 서비스가 포함된 주택에 거주하거나 서비스를 이용할 때, 간병, 방문간호, 재활 등은 무료 이용이 가능하다. 특히, 이용 자격이나 비용에 있어서 개인의 소득이나 자산에 따른 차등 부담 원칙을 적용하지 않는다(Thorgaard & Vinther, 2007). 반면 주택 거주에 따른 월세나 식사비 등 개인의 생활 유지에 필요한 비용은 고령자 본인이 부담하는 것을 원칙으로 한다.
3) 생활권의 범위 및 물리적 요소
코펜하겐시의 도시계획인 Kommune Plan(Københavns Kommune, 2024)에서는 도시의 비전을 ‘15분 도시’ 개념으로 설정하였다. 이는 모든 시민이 필수적인 시설을 거주지로부터 도보 또는 자전거로 15분 이내에 접근할 수 있도록 도시 공간을 구성하는 것을 목표로 한다.
한편 코펜하겐은 효율적인 서비스 제공을 위해 10개의 행정구역(Bydele)을 다시 5개의 재가 돌봄 서비스 권역으로 묶어 관리하고 있다. 각 권역 안에는 여러 개의 지역 재가 요양팀(Lokal Hjemmeplejegruppe)이 있으며, 이들은 간호사, 요양보호사 치료사 등으로 구성되어 해당 지역의 서비스 케어를 전담한다(Københavns Kommune, n.d.).
생활권 범위 안에 구축되어야 할 물리적 시설의 의무 항목은 없으나, 사회서비스법에 따라 지자체 내에서 시민의 요구를 반영하여 운영되어야 할 시설의 종류가 정해져 있다. 해당 법에서는 지역 재가 요양팀 거점(Hjemmepleje-base), 재활 훈련 센터(Genoptræningscenter), 활동센터(Aktivitetscenter), 요양원/요양형 주택(Plejehjem / Plejeboliger)을 명시함으로써, 고령자의 생활 전반에 있어 질적 향상을 도모한다. 종합하면, 코펜하겐은 사회서비스법과 도시 계획을 바탕으로 고령자가 거주지 15분 내 기초 인프라를 통해 삶의 질을 유지・향상하도록 지원한다.
4) 지역사회 내 사회적 서비스
덴마크는 물리적 기반 위에서 고령자가 삶을 영위하는 주체로서 살아갈 수 있도록 서비스를 제공하고 있다. 사회서비스법 「Lov om social service」 제91조에 따라 수급자가 공공과 민간 서비스 제공자 중 선택할 수 있는 선택권을 보장한다.
고령자가 서비스 혹은 서비스가 포함된 주택으로 이사를 신청하면 지자체 조사관이 방문・평가하여 서비스의 필요 여부 및 수준, 주거 이전의 필요성 등을 결정한다(Thorgaard & Vinther, 2007). 제공되는 서비스로는 고령자가 만성 질병을 가지고 있는 경우 목욕과 옷 입기 등의 개인 간병을 받을 수 있다. 또한 67세 이전부터 장애를 가지고 있는 경우에는 한 달에 15시간 이내로 운전과 쇼핑 등을 같이 해줄 수 있는 동행 지원 제도가 있으며, 자택에 거주하면서 연금 수령 연령에 도달했을 경우 식료품 등을 배달받을 수 있다(Københavns Kommune, n.d.). 이러한 재가 서비스를 받는 고령자 수는 16만명이 넘으며, 67세 이상 고령자의 약 11.5%를 차지한다(Danmarks Statistik, 2024).
덴마크 지역사회 서비스의 가장 큰 특징은 예방과 재활에 있다. 지자체는 신체적・사회적 문제가 없더라도 만 82세 이상의 고령자에게 연 1회 이상의 방문을 실시한다. 방문 기준 연령은 하향 추세이며, 코펜하겐은 만 75세 가 되는 해에 첫 번째 예방 방문이 이뤄진다(Københavns Kommune, n.d.).
고령자가 병원 혹은 시설에서 퇴원했을 경우, 평균 8주에서 최대 12주의 재활 프로그램을 제공한다. 고령자가 스스로 정한 신체적 목표에 다다를 수 있도록 물리치료사, 작업치료사, 요양보호사 등으로 구성된 재활팀이 보조 역할을 한다(Københavns Kommune, n.d.). 이처럼 단순히 고령자에게 필요한 서비스를 제공하는 것에 그치지 않고 예방과 퇴원 후 재활까지 고령자의 삶 전반에 걸쳐 관리한다. 이를 통해 덴마크는 고령자의 삶을 존중하고 불필요한 비용을 줄여 사회적 재원을 절약하고 있다.
5) 주택 공급 및 보수
1988년 요양시설의 신규 건설을 중단한 덴마크는 전통적인 요양원을 대신하여 요양형 주택(Plejeboliger), 보호주택(Beskyttede boliger), 공공 노인주택(Almene ældreboliger) 등 주택 중심의 거주를 유도한다. 대표 모델인 요양형 주택(Plejeboliger)은 돌봄 인력과 서비스 공간이 결합된 형태로, 고령자 주택 재고 중 절반 이상을 차지하고 있으며, 중장기적으로 전통적인 요양원을 대체할 것으로 사료된다(Danmarks Statistik, 2022).
다양한 주택 유형 공급에도, 덴마크의 75세 이상 인구 중 90%가 기존 자신의 주택에 거주하고 있다(Danmarks Statistik, 2022). 고령자가 지속해서 기존 주택에 거주하기 위해서는 주택의 개・보수가 필수적일 것이다. 코펜하겐의 경우 65세 이상 고령자가 기능 저하가 있어 주택 개・보수를 신청했을 경우, 소득과 무관하게 비용을 전액 무료로 지원한다. 「Lov om social service」 제116조에 따라 신청자가 다른 시공사 혹은 비싼 자재를 원할 경우 해당 부분의 차액만큼 신청자가 부담한다.
6) 인력 양성 및 구성
덴마크의 직업학교(SOSU-Skole)에서는 체계적인 교육으로 전문 인력을 양성하며, 이들은 가정 방문이나 지역 재가 요양팀 거점(Hjemmepleje-base)등에 배치된다. 주요 인력은 돌봄 보조인력(Social- og sundhedshjælper, SSH)과 사회 및 건강 보조원(Social- og sundhedsassistent, SSA)으로 구분된다.
SSH는 고령자들의 삶의 질을 보장하는 데 초점을 맞춘 돌봄 전문 인력이다. 주된 업무 영역은 고령자의 자택이나 요양 시설에서 개인 위생 관리, 식사 준비, 청소, 세탁과 같은 일상적인 서비스를 제공하고 보조한다. 교육과정은 총 2년 2개월이 소요되며, 교육생은 20주간 기초 과정을 이수한 후, 1년 2개월 동안 직무 과정에 들어가게 된다(UddannelsesGuiden, n.d.).
SSA는 SSH보다 한 단계 높은 수준의 전문성을 갖춘 의료 전문 인력이다. SSA의 교육 과정은 총 3년 10개월에서 4년 7개월이 소요되는 준 간호과정으로, 해당 기간 동안 위생 및 인체공학, 헬스케어, 재활 등 보건 및 의료 과정을 습득함으로써 현장에서 고령자 돌봄과 의료 및 재활 과정을 지원한다(UddannelsesGuiden, n.d.).
양성된 두 직종의 인력은 지방자치단체가 직접 채용하고 관리한다. 재가 돌봄을 운영하는 각 재가 요양팀 거점(Hjemmepleje-base)에서는 SSH와 SSA, 간호사, 재활치료사, 센터 관리자 등 다양한 직군이 각 지역 수요와 특성에 맞는 인력을 구성하고 효과적으로 돌봄 서비스를 제공하고 있다.
3. 일본
1) 법적 기반 및 정책
일본의 AIC정책의 가장 큰 특징은 사회보험인 개호보험법 「介護保険法」을 법적・재정적 근간으로 하여, 지역포괄케어시스템(地域包括ケアシステム)을 점진적으로 구축한 것이다. 2000년대 초반 이후 중앙정부의 공적 서비스를 축소하고, 민간과 지방정부의 역할을 중시하는 개혁으로 변화했다.
2000년 개호보험법이 시행된 후, 지역포괄케어시스템의 개념이 제기되면서 고령자의 지역사회 내 지속 거주를 유도하였다(Nakadera, 2023). 이를 통해 일본은 재정 건전성을 확보하고 고령자가 마지막까지 자신다운 삶을 유지할 수 있도록 지원하는 것을 목표로 설정하였다. 2005년 개정을 통해 개호 예방 개념과 지역 내에서 종합적인 상담 및 지원 등을 수행하는 지역포괄지원센터(地域包括支援センター)의 설치가 명시되었다(Sawai, 2017). 이후 2017년 지역포괄케어시스템 강화법 「地域包括ケアシステムの強化のための介護保険法等の一部を改正する法律」 시행을 통해 2025년까지 지역포괄케어시스템 구축 목표가 법적으로 명문화되었다. 이 법제 하에서 중앙정부가 제도적 기반을 마련하고 도도부현은 광역 단위의 조정자 역할을, 시정촌은 집행 주체로서 각 지역에 맞는 서비스를 제공한다.
일본의 지역포괄케어정책은 5개의 핵심 구성 요소가 유기적인 통합을 목표로 한다. 후생노동성은 주거와 생활 지원이 각각 화분과 흙으로서 기반을 형성하고, 그 위에서 의료, 개호, 개호 예방이라는 서비스가 식물의 잎처럼 자라나는 것으로 표현하고 있다. 5가지 구성 요소와 함께 자조(自助), 호조(互助), 공조(共助), 공조(公助)라는 4가지 사회적 조력의 조화를 통해 지역사회 전체가 고령자의 삶을 지지한다(MHLW, n.d.).
2) 재정 및 본인 부담
일본의 지역 돌봄 시스템은 사회보험과 조세 재원을 결합하여 혼합 모델로 운영된다. 개호보험의 재원은 이용자 본인부담금을 제외한 급여 비용을 피보험자의 보험료 50%와 공공 재원 50%로 절반씩 부담하고 있다. 공공 재원의 50% 구조는 중앙정부에서 25%, 도도부현에서 12.5%, 시정촌에서 12.5%로 충당된다(Kang & Kim, 2019). 단 시설 급여의 경우 국가 부담이 25%에서 20%로 낮아지고, 도도부현의 부담 비중은 12.5%에서 17.5%로 증가하게 되는데, 이러한 제도적 장치를 통해 지역사회 자체적으로 재가 중심의 정책을 유도하고 있다.
고령자가 서비스 이용 시 본인 부담률은 소득 수준에 따라 10%, 20%, 30%로 차등 적용되는 것이 특징이다. 2000년대 초반 제도 도입 초기에는 소득과 무관하게 10%를 일괄 적용했으나, 재정 부담을 완화하기 위해 2015년, 2018년 단계적 제도 개정을 통해 30%까지 상향 조정하였다(Kang & Kim, 2019). 부담 능력에 따른 책임을 강화하면서도, 서비스 이용에 따라 과도한 지출 및 저소득층에 대한 보호도 마련되어 있다. 저소득층에 대해서는 보험료 및 본인부담 경감 혜택과 더불어, 1개월의 개호보험 서비스의 본인부담 총액이 소득별 상한액을 초과할 경우, 초과분을 환급해주는 고액개호서비스비 제도(高額介護サービス費制度)가 마련되어 있다(MHLW, 2024). 이처럼 일본은 전 국민에게 보편적 돌봄을 제공하는 동시에 재정의 지속 가능성을 확보를 위해 다층적 재원 분담과 세분화된 본인부담 체계 등을 구축하고 있다.
3) 생활권의 범위 및 물리적 요소
물리적 범위 설정에 있어 일본의 지역포괄케어 정책은 일상 생활권 개념을 중심으로 구성된다. 법령상 명시된 거리 기준은 없으나, 후생노동성 지침에서 일상 생활권을 중학교 학군인 인구 2~3만 명 규모로 권장하고 있다(MHLW, 2016). 이는 고령자의 거주지에서 30분 이내(약 2 km)에 기초적인 의료, 개호, 예방 서비스 및 일상생활 지원을 받을 수 있는 범위이다.
이 생활권의 핵심 거점은 시정촌이 설립・운영하는 지역포괄지원센터이다. 2024년 4월 기준으로 본 센터 5,431개소 외에 주민 접근성을 높이는 상담 창구인 브랜치(ブランチ)가 1,628개소, 본 센터의 업무를 보조 및 분담하는 역할을 하는 서브 지원 센터(サブセンター)가 338개소가 설치되어 있어, 총 7,397개의 관련 센터가 일본 전역에 운영 중이다(MHLW, 2024).
각 시정촌은 개호보험사업계획을 통해 생활권 내에 병원, 방문간호 스테이션, 주야간 서비스시설, 치매 카페 등 인프라가 균형 있게 분산 배치되도록 공간 계획을 수립한다. 또한 소규모 다기능 홈(小規模多機能型居宅介護)이라는 통합형 서비스 시설이 2022년을 기준으로 전국에 약 22,000개소가 설치되어(MHLW, 2024), 한 곳에서 주간보호, 단기숙박, 방문개호를 모두 제공함으로써 돌봄의 연속성을 강화하고 있다.
4) 지역사회 내 사회적 서비스
일본 지역포괄케어시스템의 서비스는 재가서비스를 중심으로 이를 보완하는 시설 기반 서비스와 예방적 차원의 지역사회 기반 서비스로 구성되어 있다. 재가 서비스로는 개호 인력이 이용자의 가정을 방문하여 신체활동 및 가사활동을 돕는 방문 개호와, 의사 및 간호사가 의료적 처치를 제공하는 방문 간호가 있다. 추가적으로 거동이 불편한 중증 이용자를 위해 전문 치료사가 재활 훈련을 실시하는 방문재활 서비스가 더해져 고령자가 자신의 집에서 필요한 돌봄과 의료적 지원을 받을 수 있다.
재가 서비스를 보완하는 시설 기반 서비스로는, 이용자가 낮 시간 동안 시설에 통원하는 데이 케어센터와 가족의 돌봄 부담을 경감시키기 위한 단기입소(숏스테이)가 있다. 나아가 고령자의 신체적 저하를 억제하기 위한 개호예방 서비스가 지역 커뮤니티센터를 중심으로 제공되며, 치매 당사자와 가족을 위한 치매 카페와 같은 사회적 지지 체계의 구축 역시 지역사회 기반 서비스의 중요한 구성 요소로 작동한다(MHLW, 2024).
5) 주택 공급 및 보수
일본의 대표적으로 고령자에게 공급되는 주택으로는 서비스 지원 고령자 주택(サービス付き高齢者向け住宅)이 있다. 해당 주택은 2001년 제정된 고령자 주거 안정 확보에 관한 법률 「高齢者の居住の安定確保に関する法律」에 근거하여 민간 사업자가 공급하는 고령자 전용 임대주택이다. 핵심은 일정 수준 이상의 설비 및 배리어 프리(barrier-free) 기준과 함께 안부 확인 및 생활 상담 서비스를 의무적으로 제공하여 고령자의 안전과 안심을 보장하는 데 있다. 입주자는 보증금 형태의 초기 비용과 매월 임대료, 관리비, 기본 서비스를 납부하고, 필요에 따라 식사나 가사 지원과 같은 서비스를 이용할 수 있다( Ministry of Land, Infrastructure, n.d.). 또한 주거와 서비스의 분리 원칙에 따라 입주자가 외부의 방문 요양이나 주간보호 서비스를 자유롭게 선택할 수 있다는 점이다.
일본 고령자 중 장기 요양 등급을 받은 피보험자는 1인당 생애 누적 20만 엔까지 개・보수 비용의 70~90%를 지원받을 수 있다. 지원 대상 공사로는 복도 욕실 등의 손잡이 설치, 실내 단차 제거, 미끄럼 방지 바닥재로의 교체, 양변기 교체 등 고령자의 자립과 낙상 사고를 예방하기 위한 항목에 한정된다(Ministry of Health, Labour and Welfare, n.d.). 이처럼 일본은 표준화된 민간 임대주택 모델의 공급 확대와 주택 개・보수 지원이라는 두 가지 전략을 통해 고령자의 주거 선택권을 넓히고 지역사회 지속 거주를 지원하고 있다.
6) 인력 양성 및 구성
앞서 지역사회 내 허브 역할을 하고 있는 지역포괄센터 내에는 케어매니저, 사회복지사, 보건사 세 직종의 구성이 명시되어 있다(MHLW, 2024). 관련 분야 5년 이상 실무 경력자가 국가자격 시험을 통해 선발되는 케어매니저는 지자체 또는 지역포괄지원센터에서 케어플랜 수립과 조정 업무를 담당한다. 사회복지사는 고등학교 졸업 후 2-3년간의 양성학교 수료 또는 3년의 실무경력과 실습을 거쳐 선발된다(Social Welfare Promotion and National Examination Center, n.d.). 이들은 재가 돌봄 서비스 기관이나 시설에서 신체 돌봄부터 생활 지원 전반을 수행한다. 세 직종의 필수 배치를 통해 의료-요양-복지의 통합적 접근을 현장에서 구현되는 핵심 메커니즘으로 작동한다.
일본은 2000년 약 55만 명 수준이던 사회복지 및 요양 인력이 2020년 220만 명으로 4배 이상 증가했음에도 지속되는 인력 부족 문제가 제기되었다. 이에 지난 2008년부터 해외 간호사 및 개호인력 도입과 2019년 특정기능제도 신설을 통해 외국인 노동자의 취업을 확대하고 있다. 또한 개호 직원의 처우 개선과 개호 로봇 ICT 전략을 통한 생산성 제고, 자원봉사를 통한 비공식 돌봄 인력 증진을 복합적으로 추진되고 있다(Kim, 2016).
4. 3개국 정책의 종합 비교 및 시사점
영국, 덴마크, 일본은 고령자의 지역사회 지속 거주(AIC)라는 공통의 목표를 추구하면서도, 이를 구현하는 방식에서는 각국의 사회・제도적 맥락을 반영한 뚜렷한 차이를 보인다(Table 3). 이하에서는 6가지 분석 틀에 기반하여 세 국가의 정책을 종합적으로 비교하고 한국 사회에 적용 가능한 시사점을 도출하였다.
Table 3.
Evaluation Criteria and Source References for Aging-in-Community Policy Assessment
1) 법적 기반 및 정책: 복지 철학이 구현된 상이한 경로
세 국가 모두 지방 정부에 실행 책임을 부여하는 유사한 거버넌스 구조를 공유하지만, 제도화 방식에서 각국의 복지 철학이 드러난다. 영국은 기존 국민보건서비스(NHS)와 사회 돌봄 제도를 연계하고, 개인의 권리와 웰빙을 핵심 가치로 내세웠다. 이는 자유주의적 복지 철학이 반영된 결과로 보여진다. 반면 덴마크는 중앙정부보다 지자체가 복지의 핵심 주체로 기능해 온 북유럽 사회민주주의 모델의 특징을 가진다. 일본의 하향식 설계는, 인구 변동이라는 국가적 위기에 대응해 온 관료 중심의 국가 주도 발전 경험에서 그 원인을 찾을 수 있다.
이처럼 경로의 차이는 명확하지만, 세 국가 모두 AIC를 시혜적 서비스가 아닌 법적 권리로 규정하고, 분절된 시스템을 통합했다는 점에서 중요한 공통점을 발견할 수 있다. 이는 성공적인 AIC 정책은 반드시 법적 기반 위에서 출발해야 함을 시사한다.
2) 재정 및 본인 부담: 재정 구조에 반영된 국가 철학
재정 구조는 국가-시장-개인의 역할 규정에 대한 각 사회의 근본적인 시각 차이에서 비롯된다. 덴마크의 조세 기반 무상 서비스는 복지를 국가가 전적으로 책임지고 보편적 권리로 인식하는 사회적 합의이다. 영국의 선별적 모델은 제한된 재원을 가장 필요한 사람에게 집중해야 한다는 실용주의와, 국가 개입 최소화 및 개인의 책임을 강조하는 신자유주의의 이념이 결합된 결과이다. 일본의 사회보험 방식은 공동의 위험에 사회 구성원 전체가 연대해야 한다는 공동체적 가치가 반영된 결과이다.
표면적으로는 무상, 선별, 보험이라는 각기 다른 형태를 띠지만, 세 국가 모두 급증하는 돌봄 비용에 대응하여 재정의 지속 가능성과 서비스의 보편적 접근성 사이의 균형점을 찾기 위해 끊임없이 제도를 수정해왔다. 따라서 특정 모델의 절대적 우위보다는 각 사회의 재정 여건과 사회적 합의에 맞는 최적의 조합을 찾는 것이 중요하다.
3) 생활권의 범위 및 물리적 요소: 공간 전략의 차이점
공간 전략의 차이는 지역사회에 대한 계획 철학의 차이에서 기인한다. 영국과 덴마크는 지역사회 자체를 복지의 중요한 인프라로 인식하고, 모든 세대의 삶의 질을 높이는 것을 목표로 한다. 반면 일본의 거점 중심의 접근은 한정된 자원을 효율적으로 배분하여 고령자에게 서비스를 효과적으로 전달하려는 정책 결정 방식의 결과이다.
그러나 접근 방식과 무관하게, 세 국가 모두 고령자의 독립성을 위한 보행 중심의 물리적 환경의 중요성을 공통적으로 인식한다. 이는 AIC 정책이 단순한 서비스 전달을 넘어, 고령자의 일상적인 공간과 동선을 고려하여 설계되어야 함을 시사한다.
4) 지역사회 내 사회적 서비스: 예방과 재활
세 국가들이 예방과 재활이라는 동일한 서비스 철학을 공유하게 된 이유는 명확하다. 사후적이고 수동적인 돌봄만으로는 재정적, 인력적 한계에 부딪힐 수밖에 없다는 현실적 판단이 있었다. 그 결과 고령자의 잔존 기능을 최대한 유지・회복시켜 돌봄 의존 상태를 지연시키려는 선제적 개입 전략으로 수렴된 것이다. 즉, 예방과 재활 중심의 패러다임은 인도주의적 목표와 재정적 지속 가능성이라는 두 가지 목표를 동시에 달성하기 위한 합리적인 선택으로 자리 잡고 있다.
5) 주택 공급 및 보수: 주거 안전 전략의 다양성
주택 공급 전략의 차이는 각국의 주택 시장 구조와 민간・공공 부문의 역할 분담에 대한 인식 차이를 반영한다. 공공임대주택의 전통이 강하고 지자체 역할이 큰 덴마크는 공공 주도형 모델이 발전했다. 민간 부문의 역량이 큰 일본에서는 민간 시장 활용형이, 공공 부문과 민간 부문이 혼재된 영국에서는 민관 협력형 모델이 각각 발달했다.
이처럼 경로는 상이하나, 세 국가 모두 기존의 시설을 대체할 주거 대안을 모색하고, 주택 개조를 지원한다는 공통된 정책 방향을 가지고 있다. 이는 집을 노년기의 삶의 기본 공간으로 생각하고 있으며, 한국의 고령자 주거 정책 역시 공급자 중심에서 수요자 중심으로 전환될 필요가 있음을 시사한다.
6) 인력 양성 및 구성: 전문성 확보를 위한 상이한 접근
인력 구성 방식의 차이는 각국의 교육 및 노동 시장의 특성과 깊은 관련이 있다. 영국의 유연한 다직종 통합팀 접근은 다양한 배경의 인력을 실용적으로 활용하고 직종 간 경계를 허물어 효율성을 높이려는 노동 시장의 특성을 보여준다. 덴마크의 표준화된 이원적 양성 시스템은, 이론과 실습을 연계하는 직업 교육의 전통에 기반한다. 일본의 핵심 전문직 중심 모델은 자격 기반의 전문성을 중시한다.
이처럼 전문성을 확보하는 방식은 각기 다르나, 세 국가 모두 돌봄 노동을 비공식적인 영역에 의존하지 않고, 체계적 교육과 명확한 역할을 부여받은 전문 인력을 통해 서비스의 질을 담보해야 한다는 공통된 인식에 도달했다는 점이 중요하다. 이는 돌봄 인력의 전문성 강화와 사회적 지위 향상이 성공적인 AIC 정책의 필수 전제 조건임을 보여준다.
V. 결론 및 제언
영국, 덴마크, 일본의 AIC 정책 비교 분석은 곧 시행될 돌봄통합지원법 시행 전, 돌봄통합지원의 주요내용에 근거한 6가지 평가요소로 검토해 봄으로써, 한국의 AIC 정책의 현주소를 명확히 파악하는데 기여하였다는 면에서 시사점을 제공한다.
돌봄통합지원법은 법적 기반을 마련하고, 지역사회 내 사회적 서비스의 통합적 제공을 명시했다는 점에서 AIC 정책의 중요한 의의를 갖는다. 특히 지방자치단체 주도로 보건의료, 요양, 복지 서비스 통합을 규정하여, 영국과 일본이 추구한 서비스 통합이라는 방향성으로 나아가고 있다.
그러나, 본 연구의 분석 틀 중 다른 평가 요소들은 여전히 향후 과제로 남아있다. 첫째, 재정 측면에서 본 법안은 기존 예산과의 연계를 언급할 뿐, 통합된 재원 구조를 제시하지 못했다. 둘째, AIC의 핵심 요소인 주택 공급 및 보수의 연계가 법률에 명시적으로 포함되지 않았다. 시행령 안에서 주거환경을 종합적 고려 요소로 언급하는 데 그칠 뿐, 영국과 덴마크가 강조한 고령자 주택 공급 및 물리적 인프라 구축이라는 장소 기반의 접근은 여전히 향후 과제로 남아있다. 셋째, 시행령이 업무전담자 지정 및 전문기관 지정을 언급하고 있으나, 현장 핵심 인력의 자격, 양성, 구성에 대한 구체적인 명시는 부족한 실정이다.
따라서 돌봄통합지원법은 법적 기반과 서비스 통합이라는 방향성을 제시했으나, 실질적 구현을 위한 구체적인 방법론은 공백으로 남아있다. 이상의 분석을 바탕으로 한국의 성공적인 AIC를 실현하기 위한 정책적 방향성을 다음과 같이 제언한다.
첫째, 법적 기반의 강화를 위해 통합 거버넌스를 실질적으로 구축하는 방안을 고려해야 한다. 통합지원법의 제정은 중요한 첫걸음이다. 나아가 3개국이 공통으로 채택한 돌봄의 법적 권리 개념을 하위 법령에 명시하고 보편적 서비스의 기반을 다질 필요가 있다. 또한 영국과 일본의 사례처럼 법률에 명시된 통합 거버넌스가 단순한 연계를 넘어 실질적인 정책 조율 권한을 갖도록 설계하는 것도 하나의 방법이다.
둘째, 재정 구조는 지속 가능성을 담보하는 혼합형 모델을 지향해야 한다. 높은 조세부담률의 덴마크 모델은 현실적 제약이 따른다. 따라서 한국의 사회보험 체계를 고려할 때, 일본의 사회보험 기반 모델을 참조점으로 삼되, 소득과 자산에 따른 본인 부담 차등제를 더욱 정교하게 설계할 필요가 있다.
셋째, 지역사회 구성 전략은 지역 특성을 고려한 이원적 접근이 요구된다. 세 국가의 생활권 개념은 한국의 양극화된 공간 구조에 차별화된 전략이 필요함을 시사한다. 예를 들어, 고밀도 아파트 단지가 중심인 수도권 및 대도시에는 덴마크의 15분 도시 개념을 적용하여, 단지 내 유휴 공간을 활용한 압축적 모델을 검토할 수 있다. 반면, 거주지가 분산된 농촌에서는 일본의 모델을 참조하여, 지역 중심 시설을 허브로 방문 서비스와 이동 지원을 결합하는 방식의 효과성을 타진해 볼 수 있다.
넷째, 예방 및 재활 중심의 서비스로 나아가야 한다. 특히 덴마크의 선 재활, 후 돌봄 원칙은 시사하는 바가 크다. 현재 한국의 장기 요양보험이 돌봄 필요 상태에 대한 사후 지원에 집중하고 있으나, 고령자의 자립을 돕는 예방・선제적 재활 급여를 강화하여 불필요한 돌봄을 줄이는 방향으로의 전환이 필요하다.
다섯째, 주택 정책은 고령자를 대상으로 다양한 주거 모델의 공급 방안을 고려해야 한다. AIC는 서비스의 문제인 동시에 장소의 문제이다. 돌봄통합지원법이 보다 서비스에 집중한다면, 영국의 Extra Care Housing이나 일본의 서비스 지원 고령자 주택과 같이, 독립적인 생활과 전문적인 돌봄 서비스가 결합된 모델을 공급하여 주거 선택권을 넓히는 전략을 고려할 수 있다. 이는 자택 혹은 시설이라는 이분법적 선택지를 넘어, 고령자의 상태 변화에 맞춘 연속적 주거 사다리를 지원해야 한다.
여섯째, 돌봄 인력은 전문성 강화와 사회적 지위 향상을 위한 종합적 대책을 수립해야 한다. 성공적인 AIC 정책은 결국 양질의 돌봄 인력에 의해 완성된다. 덴마크의 공공 주도 전문 교육, 일본의 케어매니저 제도는 한국의 인력 양성 모델 구축에 중요한 시사점을 제공한다. 단기적으로는 돌봄 인력의 처우 개선이 시급하며, 장기적으로는 덴마크처럼 체계적인 교육과정을 공인하고 사회적 지위를 향상시키는 방안을 논의해야 한다.
본 연구는 영국, 덴마크, 일본의 제도적 프레임워크를 비교 분석하여 한국에 정책적 시사점을 도출했다는 점에서 의의를 가진다. 또한 기존의 단편적 제도 소개를 넘어, 복합적인 정책 요소들이 각국의 맥락 속에서 어떻게 구성되고 작동하는지를 체계적으로 분석했다. 이는 한국이 직면한 고령자 문제에 있어 단편적 정책 도입이 아닌, 통합적이고 체계적인 정책을 위한 구체적인 기반 자료를 제공했다는 점에서 정책적 기여를 가진다.
그러나 제도 및 정책 위주의 논의로 인해 실제 정책 수혜자의 경험이나 각 제도의 비용 및 효과성에 대한 정량적 검증이 부족하다는 한계를 지닌다. 또한 공간 모델 역시 이론적 수준에서 제안되어 실제 현장 적용 가능성에 대한 실증적 연구가 뒷받침될 필요성이 있다.
따라서 향후 연구에서는 국가별 고령자들의 자립도 변화, 건강 지표 등 구체적인 데이터를 활용하여 각국 제도가 실제 고령자의 삶의 질과 사회적 비용에 미치는 영향을 정량적으로 분석하고, GIS 시뮬레이션 등을 통한 한국형 모델의 실효성을 검증하는 방향성으로 나아가고자 한다.